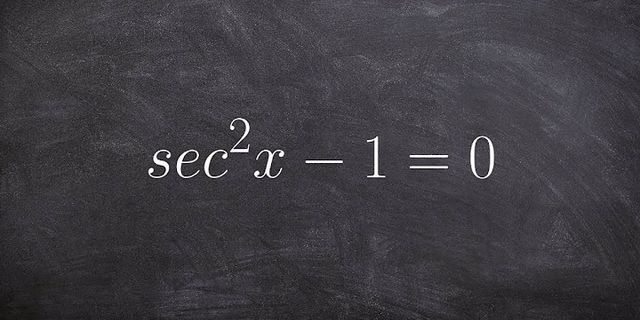Show  Cơ thể người bình thường có hai quả thận, mỗi quả thận có khoảng 1 triệu nephron- đơn vị lọc cầu thận hoạt động để đảm bảo nhiều chức năng quan trọng trong cơ thể. Hàng ngày có khoảng 180 lít dịch được lọc qua thận nhưng có 99% nước được tái hấp thu lại và chỉ có 1,5 – 2,0 lit nước tiểu được tạo thành mỗi ngày. Ngoài chức năng lọc và tái hấp thu các chất, thận còn có chức năng nội tiết quan trọng khác. Khi chức năng thận bị suy giảm, tất cả các quá trình trên bị rối loạn làm xuất hiện nhiều biến chứng đa dạng ở các mức độ khác nhau mà điển hình là hội chứng urê máu cao. – Định nghĩa suy thận mạn: là sự giảm mức lọc cầu thận (MLCT) dưới mức bình thường (< 60 ml/phút) trên 3 tháng trở lên, thường xuyên, không hồi phục và là hậu quả của các tổn thương thận mạn tính gây nên. Bệnh nhân khi đã được chẩn đoán có bệnh thận mạn và có suy thận mạn thì bệnh không được chữa khỏi hoàn toàn. Tuy nhiên điều trị và theo dõi định kỳ sẽ giúp hạn chế các biến chứng và hạn chế được tốc độ suy giảm chức năng thận đến giai đoạn cuối. Nguyên nhân và cơ chế bệnh suy thận mạn Nguyên nhân gây suy thận mạn: rất đa dạng. Hiện nay nguyên nhân hàng đầu dẫn đến suy thận mạn là do đái tháo đường và tăng huyết áp, sau đó là các tổn thương tại thận nguyên phát hoặc thứ phát khác. Tổn thương tại thận thường gặp bao gồm các bệnh cầu thận, bệnh ống kẽ thận, bệnh mạch thận và một số bệnh hệ thống, di truyền… Cơ chế bệnh: do xơ hoá tổ chức cầu thận và ống kẽ thận không hồi phục từ đó dẫn đến giảm các chức năng lọc của cầu thận, tái hấp thu và bài tiết ở ống thận, đồng thời giảm sản xuất một số chất như erythropoietin, tiền vitamin D, renin và một số hormon khác… Phân loại giai đoạn bệnh suy thận mạn Mức độ suy giảm chức năng thận được đánh giá dựa vào mức lọc cầu thận (MLCT) được tính theo nhiều công thức khác nhau. Mức lọc cầu thận là lượng nước tiểu đầu trong 1 phút. Trong thực hành các thầy thuốc lâm sàng tính mức lọc cầu thận theo công thức Cockcroft – Gault dựa vào tuổi, cân nặng và nồng độ creatinin máu của bệnh nhân: Chức năng thận giảm được coi là suy thận khi mức lọc cầu thận giảm dưới 60 ml/phút. Theo cách phân loại của Hội Thận học Hoa Kỳ thì suy thận mạn khi bệnh thận mạn ở giai đoạn 3 trở lên (bệnh thận mạn giai đoạn 3, 4, 5), tiến triển và không hồi phục. Khi mức lọc cầu thận chỉ còn dưới 15 ml/phút không hồi phục được coi là suy thận mạn giai đoạn cuối hay bệnh thận mạn giai đoạn cuối. Các giai đoạn của bệnh thận mạn được phân loại như sau: – Bệnh thận mạn giai đoạn 1: MLCT > 90 ml/ph. – Bệnh thận mạn giai đoạn 2: MLCT 60 – 89 ml/ph. – Bệnh thận mạn giai đoạn 3: MLCT 30 – 59 ml/ph. – Bệnh thận mạn giai đoạn 4: MLCT từ 15 – 29 ml/ph. – Bệnh thận mạn giai đoạn 5: MLCT < 15 ml/ph. Suy thận mạn còn được xếp loại thành 4 giai đoạn (theo Nguyễn Văn Xang) như sau: – Suy thận mạn giai đoạn 1: khi MLCT từ dưới 60 – 41 ml/ph. – Suy thận mạn giai đoạn 2: khi MLCT từ 21 – 40 ml/ph. – Suy thận mạn giai đoạn 3: khi MLCT từ 5 – 20 ml/ph (3ª: 11- 20 ml/ph, 3b: 5- 10ml/ph). – Suy thận mạn giai đoạn 4: khi MLCT < 5 ml/ph. Chẩn đoán bệnh suy thận mạn Chẩn đoán suy thận mạn dựa vào Lâm sàng: có rối loạn đường tiêu hoá các mức độ, tăng huyết áp, thiếu máu, rối loạn tiểu tiện, tiểu ít hoặc nhiều, đau tức hai hố thắt lưng là những biểu hiện thường gặp ở những bệnh nhân suy thận. Những triệu chứng gợi ý như mệt mỏi, chán ăn, buôn nôn, nôn, hoa mắt chóng mặt, đau đầu, da xanh, tăng huyết áp, tiểu ít… Tiền sử : mắc bệnh thận trên 3 tháng, tái phát và tiến triển tăng dần. Xét nghiệm máu và nước tiểu cho thấy có suy thận, có hoặc không rối loạn điện giải, thiếu máu, rối loạn calci – phospho. Siêu âm hai thận thường teo nhỏ hơn bình thường, trong trường hợp tắc nghẽn có thể thấy thận to, ứ nước trên siêu âm. Chẩn đoán giai đoạn suy thận mạn dựa vào tiền sử bệnh và mức lọc cầu thận. Chẩn đoán biến chứng: dựa vào các triệu chứng lâm sàng đa dạng của nhiều hệ cơ quan: rối loạn cân bằng nước điện giải, thăng bằng kiềm toan, biến chứng tim mạch, biến chứng tiêu hoá, biến chứng hô hấp, biến chứng nội tiết, huyết học, cơ xương khớp, thần kinh và tâm thần…Ở giai đoạn cuối hay bệnh thận giai đoạn cuối bệnh nhân thường rất nặng, có thể hôn mê và tử vong trong hội chứng urê máu cao nếu không được lọc máu kịp thời. Điều trị bệnh suy thận mạn Cần dựa vào các triệu chứng lâm sàng hiện có cũng như giai đoạn suy thận để có biện pháp điều trị phù hợp. Nếu bệnh nhân đến trong tình trạng nặng của hội chứng urê máu cao, có rối loạn điện giải nặng đặc biệt kali máu cao > 6,5 mmol/L, và hoặc urê máu > 35 mmol/L, hoặc tình trạng toan máu nặng nề, hoặc biểu hiện phù phổi cấp cần chỉ định lọc máu cấp cứu. Xác định lại giai đoạn suy thận mạn sau khi bệnh nhân đã cấp cứu xong. Nếu mức lọc cầu thận trong khoảng 15 – 60 ml/ph tiến hành điều trị bảo tồn chức năng thận, nhằm hạn chế tiến triển đến bệnh thận giai đoạn cuối. Điều trị thay thế thận suy được tiến hành khi mức lọc cầu thận < 15 ml/ph không phục hồi. Tuỳ thuộc vào tình trạng chung của người bênh, vào hoàn cảnh gia đình và xã hội của người bệnh cũng như tuỳ thuộc vào chỉ định và chống chỉ định của từng phương pháp thầy thuốc sẽ giúp bệnh nhân lựa chọn phương pháp điều trị phù hợp. Ghép thận là phương pháp điều trị tối ưu nhất đối với người mắc bệnh thận mạn tính giai đoạn cuối. Có thể ghép thận của người sống hoặc thận của người chết não. Có thể ghép thận của người cùng huyết thống hoặc thận của người không cùng huyết thống. Hiệu quả của điều trị phụ thuộc vào sự phù hợp tổ chức nhiều hay ít giữa người cho và người nhận thận, tuỳ thuộc vào sự tuân thủ chế độ điều trị và sinh hoạt của người bệnh, tuỳ thuộc vào các biến chứng có thể gặp trong quá trình điều trị chống thải ghép lâu dài. Lọc máu là phương pháp phổ biến nhất , thường tiến hành để chờ đợi cơ hội ghép thận. Có hai phương pháp lọc máu là thận nhân tạo và lọc màng bụng chu kỳ. Mỗi phương pháp đều có những ưu điểm và nhược điểm bổ sung cho nhau và luân chuyển cho nhau được. Lựa chọn phương pháp nào tuỳ thuộc vào chỉ định và chống chỉ định của từng phương pháp và tuỳ thuộc vào nguyện vọng của người bệnh sau khi được thầy thuốc tư vấn. Dù lựa chọn phương pháp điều trị nào, người bệnh cũng cần được điều trị toàn diện như duy trì huyết áp tối ưu 130/80 – 140/90 mmHg, điều trị thiếu máu tốt với mức Hb 11 – 12 g/dl, và cân bằng nước điện giải hợp lý, bổ sung calci và vitamin D3 giúp phòng ngừa cường cận giáp thứ phát và phòng ngừa các biến chứng nhiễm trùng …để có được chất lượng sống tốt. Khuyến cáo với bệnh nhân suy thận mạn Kiểm tra sức khoẻ định kỳ để phát hiện sớm tổn thương thận và xác định giai đoạn bệnh thận mạn tính, dựa vào đó sẽ có biện pháp điều trị và chế độ ăn uống phù hợp, giúp hạn chế được tiến triển của bệnh đến giai đoạn cuối. Khi người bệnh được chẩn đoán bị mắc bệnh thận mạn nên khám và theo dõi ở cơ sở y tế chuyên khoa Thận Tiết niệu để được tư vấn điều trị phù hợp, hiệu quả, giúp kéo dài và nâng cao chất lượng cuộc sống khi chức năng thận đã bị suy giảm. Bệnh thận mạn tính là gì? Nguyên nhân của bệnh thận mạn tính, Triệu chứng và các giai đoạn của bệnh thận mạn tính và cách điều trị bệnh thận mạn tính. Bài viết dưới đây được sự tham vấn y khoa từ bác sĩ, cùng đọc để tìm hiểu về bệnh thận mạn tính nhé! Bệnh thận mạn tính là một trong 10 bệnh lý mạn tính có tỉ lệ tử vong cao nhất thế giới. Theo các thống kê của Tổ chức Y tế thế giới (WHO) năm 2018, tổng số bệnh nhân trên toàn thế giới có bệnh thận mạn tính đã lên mức xấp xỉ 500 triệu người. Riêng tại Hoa Kỳ, có khoảng 37 triệu người có bệnh thận mạn tính, chiếm khoảng 15% dân số trưởng thành của quốc gia này. Hình dung một cách đơn giản hơn, cứ 7 người thì có 1 người có bệnh thận mạn tính; và đặc biệt, đối với nhóm bệnh nhân đái tháo đường, cứ 3 người thì lại có 1 người xuất hiện biến chứng về thận.  Tại Việt Nam, các thống kê không đầy đủ cho thấy có khoảng 5 – 7 triệu người đang sống chung với bệnh thận mạn tính ở các giai đoạn khác nhau. Căn bệnh này cũng là thủ phạm của 1.2 triệu ca tử vong mỗi năm trên toàn cầu. Mặt khác, khoảng 3 – 5 triệu người cần đến lọc máu mỗi năm, để lại gánh nặng khổng lồ về tài chính và y tế cho các quốc gia. 1. Bệnh thận mạn tính là gì?Hiểu một cách đơn giản, theo định nghĩa của hội Thận học quốc tế, bệnh thận mạn tính là thuật ngữ được sử dụng để chỉ các bất thường về hình thái, cấu trúc hoặc chức năng của thận tồn tại trong khoảng thời gian tối thiểu 3 tháng. Định nghĩa này được đặt ra để phân biệt bệnh thận mạn tính với các trường hợp tổn thương thận cấp tính (chức năng thận suy nhanh chóng nhưng có thể hồi phục được).  Bác sĩ sẽ cần đến những xét nghiệm máu, nước tiểu và chẩn đoán hình ảnh, kết hợp với tiền sử bệnh tật của bệnh nhân để đưa ra kết luận bệnh nhân có bệnh thận mạn tính hay không. Tuy nhiên, một điều đáng buồn là có một tỉ lệ không nhỏ bệnh nhân không hề có tiền sử bệnh đặc biệt nhưng khi được chẩn đoán thì bệnh đã ở giai đoạn rất muộn.
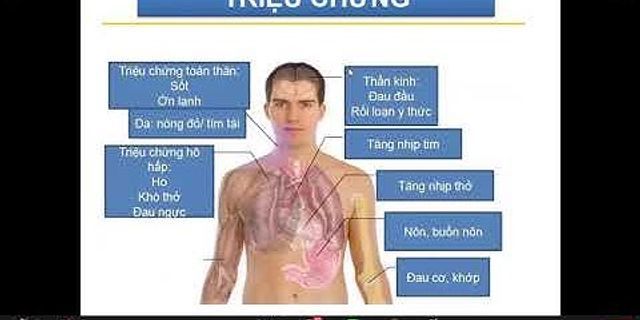
2. Nguyên nhân của bệnh thận mạn tínhCó rất nhiều nguyên nhân gây suy giảm chức năng thận, trong đó theo thống kê của Tổ chức Y tế thế giới, đái tháo đường là nguyên nhân thường gặp nhất gây bệnh thận mạn tính tại các nước phát triển. Trong khi đó, ở các quốc gia đang phát triển như Việt Nam, viêm cầu thận mạn là nguyên nhân phổ biến nhất gây bệnh thận mạn. Ngoài ra, bệnh thận mạn tính còn có thể là hậu quả của các nguyên nhân được liệt kê dưới đây: - Bệnh toàn thân mạn tính: đái tháo đường, tăng huyết áp, gút, béo phì… - Bệnh hệ thống, tự miễn: lupus ban đỏ hệ thống, viêm mạch hệ thống, xơ cứng bì… - Bệnh lý cầu thận nguyên phát: bệnh thận IgA, xơ hóa ổ-cục bộ, viêm cầu thận màng….  - Bệnh lý cầu thận thứ phát do viêm gan virus (B, C), HIV, ung thư, bệnh máu ác tính… - Viêm ống kẽ thận mạn do thuốc, do bệnh lý chuyển hóa… - Sỏi thận và tiết niệu, tình trạng viêm thận bể thận mạn tính, các chấn thương gây rối loạn tiểu tiện,… - Các bất thường bẩm sinh và di truyền: bệnh thận đa nang, hội chứng Alport, bệnh thận màng đáy mỏng, hội chứng Fanconi… Dù nguyên nhân là gì trong số các lí do đề cập ở trên, kết cục trên thận của các bệnh lý này cũng làm chức năng của thận suy giảm, dần dần khiến thận mất chức năng và không thể đảm nhận được chức năng sinh lý bình thường của nó như: sản xuất nước tiểu, loại thải chất độc cho cơ thể, chức năng nội tiết… 3. Triệu chứng và các giai đoạn của bệnh thận mạn tínhBệnh thận mạn tính còn được biết đến với tên gọi kẻ giết người thầm lặng vì triệu chứng của bệnh tương đối mờ nhạt ở giai đoạn đầu của bệnh, thậm chí bị nhầm lẫn với các bệnh lý khác. Ở giai đoạn này, các cầu thận không bị tổn thương vẫn đủ sức “gánh vác” nhiệm vụ thay cho các cầu thận bị tổn thương. Khi ở giai đoạn muộn hơn, khi phần lớn các cầu thận đã “mệt và đuối sức”, triệu chứng của bệnh sẽ được thể hiện ra bên ngoài do có sự gia tăng các chất độc trong máu (không được lọc ra ngoài vì thận suy), bao gồm: - Cảm giác mệt mỏi kéo dài, khó khăn trong hoạt động lao động hằng ngày - Nôn, buồn nôn, chán ăn  - Da xanh, nhợt nhạt, hoa mắt, chóng mặt do hệ quả của thiếu máu - Phù hai chi dưới hoặc toàn thân - Tiểu ít dần, nước tiểu có thể có nhiều bọt, lâu tan - Các triệu chứng nặng hơn bao gồm: khó thở, cơn tăng huyết áp, ho khạc bọt hồng, xuất huyết tiêu hóa, chảy máu mũi, co giật… thậm chí hôn mê và tử vong. Dựa vào chỉ số creatinin trong máu, các bác sĩ sẽ tính được thông số mức lọc cầu thận, đại diện cho khả năng lọc của thận người bệnh. Từ đó, bệnh thận mạn tính được chia làm 5 giai đoạn, trong đó, giai đoạn 1 đến 4 có thể điều trị bằng thuốc (tương đương với mức lọc cầu thận từ 15 ml/phút trở lên), trong khi đó suy thận giai đoạn 5 (mức lọc cầu thận < 15 ml/phút) thường yêu cầu cần có sự hỗ trợ của lọc máu ngoài cơ thể (chạy thận nhân tạo) để đảm bảo an toàn cho tính mạng của người bệnh. 4. Điều trị bệnh thận mạn tínhBệnh thận mạn tính không thể chữa khỏi hoàn toàn. Việc điều trị bệnh thận mạn tính chủ yếu là các biện pháp nhằm ngăn chặn sự suy giảm thêm về chức năng thận, dựa trên nguyên nhân gây suy thận và mức độ suy thận của người bệnh. Có hai hướng điều trị chính đối với bệnh nhân có bệnh thận mạn: điều trị bảo tồn (với bệnh nhân có bệnh thận mạn từ giai đoạn 1 đến giai đoạn 4) và điều trị thay thế (với bệnh nhân có bệnh thận mạn giai đoạn 5).  Đối với bệnh nhân có chỉ định bảo tồn, một chế độ ăn giảm đạm, uống đủ nước, duy trì lối sống lành mạnh, hạn chế vận động thể lực nặng kết hợp với các thuốc kiểm soát huyết áp, bổ sung các vi chất cần thiết, đạm thận… là phương pháp được khuyến cáo để hạn chế mức độ suy giảm chức năng thận. Điều đáng chú ý là việc phát hiện càng sớm bệnh thì hiệu quả điều trị của bệnh càng cao. Do đó, kiểm tra sức khỏe định kỳ (bao gồm cả xét nghiệm máu và nước tiểu) được khuyến cáo để tầm soát và phát hiện sớm các tổn thương thận ở giai đoạn đầu. Đối với bệnh nhân có bệnh thận giai đoạn cuối (giai đoạn 5), chức năng thận rất kém và không thể hồi phục, chỉ định điều trị thay thế được đặt ra. Người bệnh tùy điều kiện và bệnh lý nền, có thể được tư vấn lựa chọn 1 trong 3 phương pháp: thận nhân tạo chu kỳ, lọc màng bụng hoặc ghép thận. Mỗi một phương pháp có những ưu nhược điểm riêng và sẽ được trình bày trong các bài viết tiếp theo. Tóm lại, bệnh thận mạn tính có những triệu chứng không đặc hiệu nhưng gây ảnh hưởng nặng nề đến sức khỏe nếu phát hiện muộn. Bệnh không thể điều trị khỏi dứt điểm và để lại gánh nặng rất lớn về tài chính, y tế cho bản thân người bệnh cũng như xã hội. Phát hiện sớm bệnh thông qua khám sức khỏe định kỳ là phương phát hữu hiệu để giảm thiểu nguy cơ tiến triển của bệnh và giúp người bệnh có thể chung sống “hòa bình” với bệnh về sau này.
|